ワクチンが変える感染症の姿(1)―麻しんについて―
掲載日:2019年8月29日
はじめに
18世紀末、Jennerが始めた牛痘ウイルスのヒトへの接種が端緒となり、ワクチンによって感染症を防御するという手段を人類は手に入れることができた。その後、数多くの種類のワクチンが開発され、それらは感染症の脅威から人々を守るのに大きく貢献してきた。ワクチンのおかげで昔の感染症の様相が一変し、中には天然痘のように地球上から根絶できたものもある。近い将来、ポリオ、麻しん、風疹など、優れたワクチンが存在する感染症は根絶できると考えられている。しかし、流行が低下して人々が自然感染する機会が少なくなることで、別の問題が生じて社会問題となる状況が生まれつつある。これらの背景から、ワクチンが深く関係する感染症について2回(第1回目:麻しんについて、第2回:風しん、水痘及び帯状疱疹)に分けて解説する。
麻しんについて
麻しんウイルスは感染力が強く、ワクチンのない時代では流行が始まると免疫のないほとんどのヒトが発症し、多くの犠牲者を出してきた。人口密度の低い時代では、数十年に一回という割合で大流行が起こり、大人の病気として認識されていた。しかし、人口が増加し都市化が進んできた明治時代以降では、免疫のない小児の間で毎年のように流行が起こり、麻しんは小さな子供の病気だと考えられるようになった。特に1歳までに罹ると重症化し、3人に1人は亡くなったために、「はしかが終わるまでわが子と思うな」という諺があったぐらいである。1954年にEnders等が麻しんウイルスの分離に成功し、ワクチンの開発が各国で始まった。わが国でも実用化に向けての研究が進み、ワクチンメーカー数社が製造承認を取得し、1971年に任意接種で麻しんワクチンが受けられることとなった。しかし、接種率が飛躍的に向上したのは、麻しんワクチンが定期接種に組み込まれた1978年以降である。定期接種では生後12か月から72か月の小児に1回接種で実施された。しかし、2000年~2001年の麻しんの大流行では、患者の大部分が1~2歳のワクチン接種を受けていない小児に集中し、できるだけ早期のワクチン接種が必要であるとキャンペーンが行われた(図1)。因みに、この流行では大阪だけで1万人近くの患者発生があったと推定された。これが功を奏したのか、それ以降は小児の麻しん患者は激減した。ところが2008 年の比較的大きな流行では15歳以上が半数以上を占め、しかも20歳以上が患者の割合が30%以上であった(図2)。それ以降大きな流行はなく、最近の患者の大部分は20 歳以上の成人で、麻しんはもはや子供の病気ではなく大人の病気となった。麻しん患者の年齢構成では明治時代以前に逆戻りした感があるが、患者の絶対数は圧倒的に少なく、これは麻しんワクチンの接種率向上がいかに大きな役割を果たしてきたかの証である。
麻しんワクチンの効果は絶大で、麻しんも根絶できるのではないかと期待された。ところが期待に反し、麻しんワクチンを1回接種したヒトの中から患者が多発し、1回接種では免疫付与が不十分であることが明らかになってきた。このことは、欧米では随分前から分かっていたことで、多くの国では2回接種が基本となった。日本でも遅ればせながら麻しん風しん混合ワクチン(MRワクチン)の製造販売承認が下りたのを機に、2006年より定期接種としてMRワクチンを用いた2回接種(1回目は1~2歳、2回目は小学校入学前の1年間)が始まり今に至っている。小児期に1回接種しか受けなかった対象者に対し、2008年4月より5年間の期限付きで追加の定期接種(第3期:中学1年相当、第4期:高校3年生相当)が実施され、幅広い年齢層が2回接種の機会を得ることができた。2009年以降、麻しん患者は大幅に減少し、国内由来の麻しんウイルスが検出されなくなり、2015年3月、日本はWHOにより麻しん排除国に認定された。
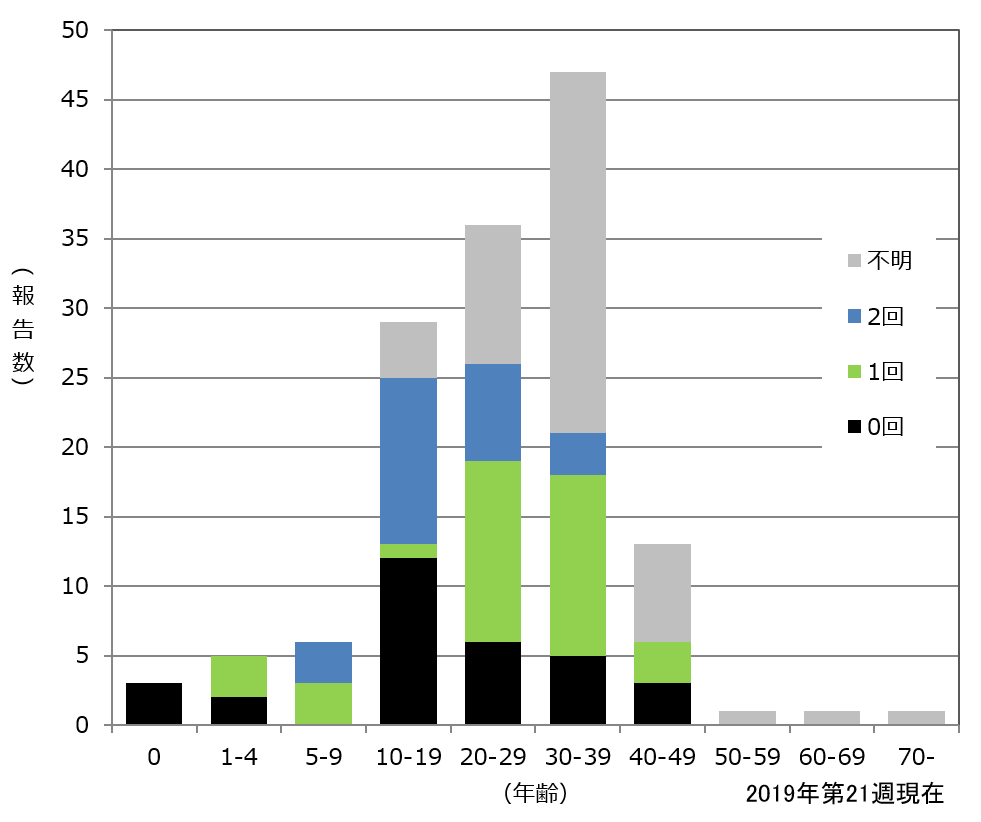
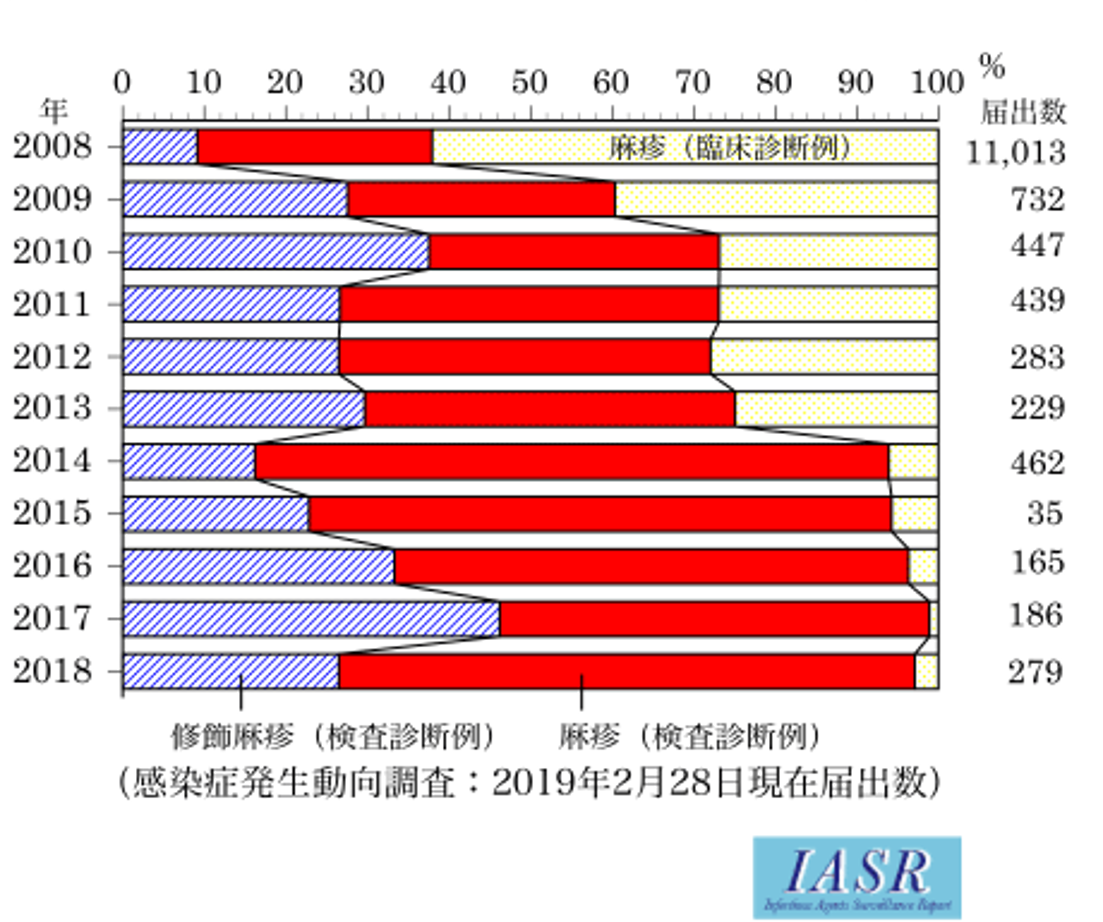
それでも時折、麻しんの小規模な流行が起こったが、すべて海外から持ち込まれた麻しんウイルスによるもので、過去に麻しん輸出国であった日本は麻しん輸入国となった。大阪では2019年初頭より100名以上の患者発生があり、流行拡大が心配された(図3)。この時の麻しんウイルスも海外、特に多くの患者が発生している東南アジアから持ち込まれたウイルスが多いと推測され、海外との人的往来が盛んになったのが影響していると考えられた。因みに、フィリピンでは2018年に1万5千人以上の患者数が報告された。患者の多くは成人(中心は30歳代)で、中にはワクチンを2回接種した者も含まれていた(図4)。麻しんの発症を抑えるには現行のワクチンでは不十分だという考え方もあるが、逆にワクチンが麻しん対策に極めて有効であることを示した事例でもあった。その根拠の一つが患者の症状で、重篤な麻しん症例の報告はほとんどなく、修飾麻しんといわれる軽症の麻しん患者が多かった。これは明らかに麻しんワクチンの効果で、麻しんウイルスに対する免疫が低下しても、ワクチン接種が症状の軽減化に大いに役立っていることを物語っていた。発熱だけ、発疹だけという患者もあり、診察した医師も診断に迷う症例が多かった。2008年より麻しんは全数把握疾患となり、麻しんと臨床診断した医師は直ちに最寄りの保健所に届ける義務があり、確定診断のため患者検体(咽頭ぬぐい液、血液、尿)を保健所を通して地方衛生研究所に送付することになっている。当所にも大阪府、市の保健所より多くの検体が持ち込まれ、直ちに検査を実施した。2019年前半だけで百数十例が麻しんと確定診断され、80%以上が検査診断例であった。全国的に見ても、臨床診断例の割合は減少し、検査診断例の割合が増加している(図5)。
(以降、次回に続く)
- 本文は、2019年7月17日に開催された東成区医師会生涯教育講演会における講演内容を概説したものである。

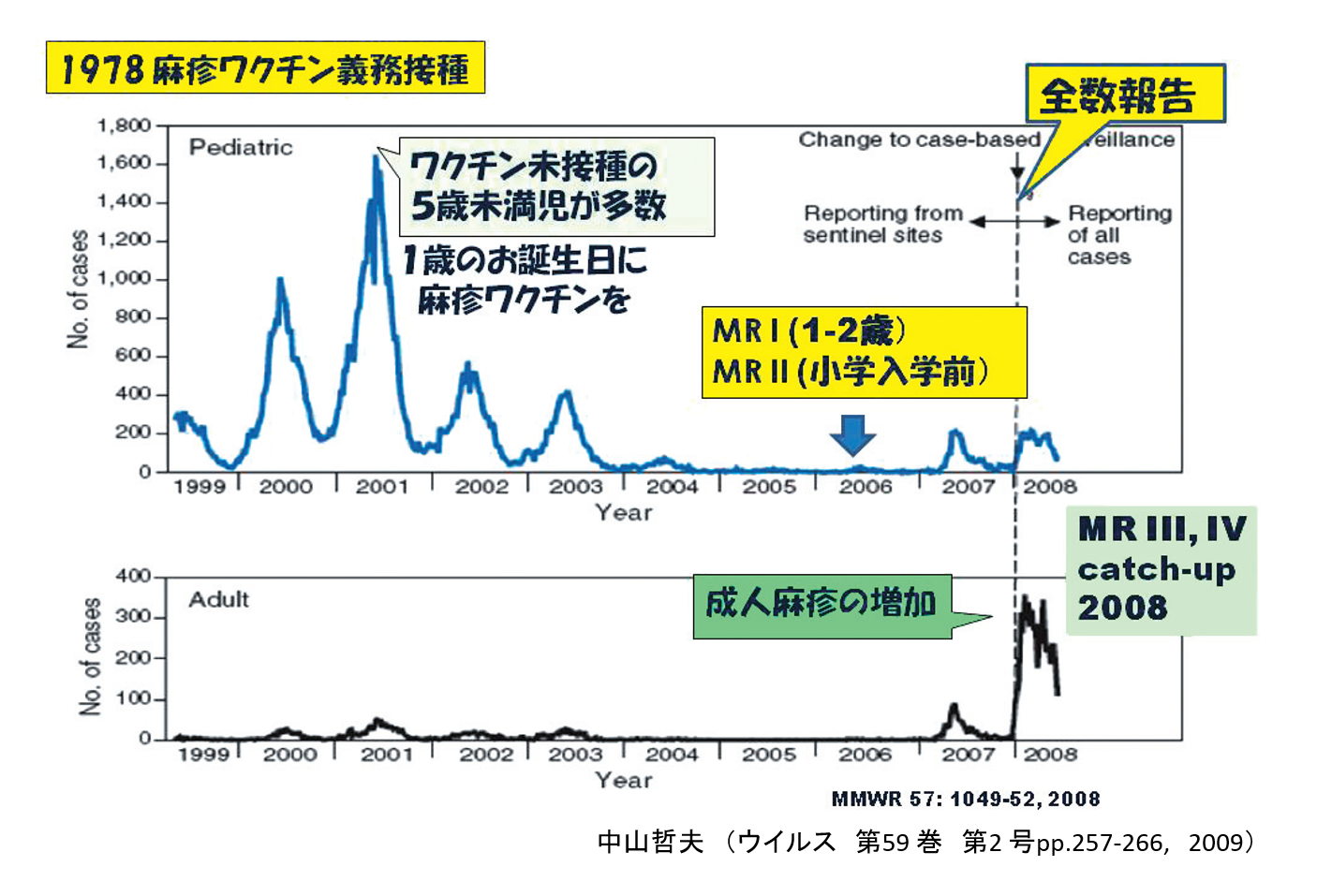 図1.麻しんの流行
図1.麻しんの流行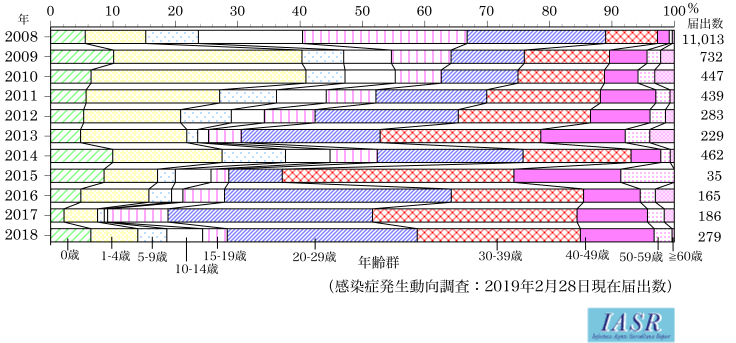
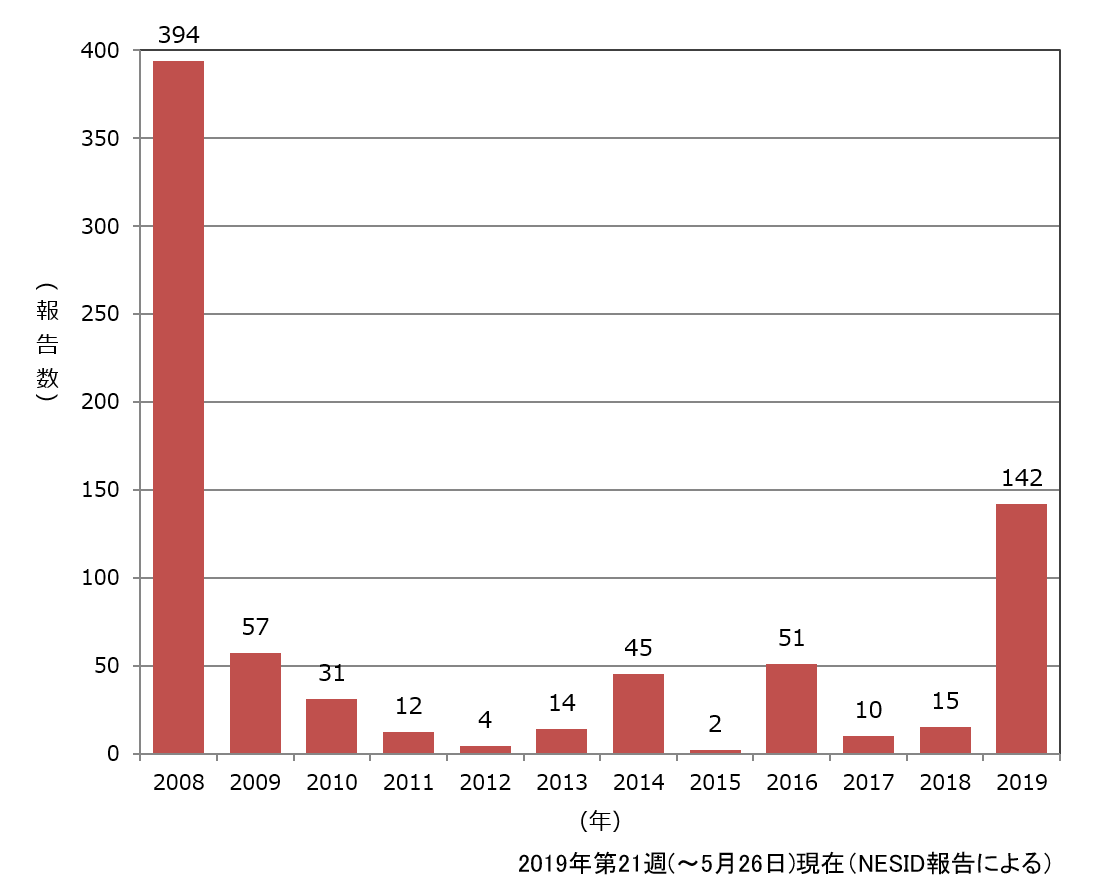 図3.大阪府内における麻しん患者の年別報告数
図3.大阪府内における麻しん患者の年別報告数